Eine weltweit akzeptierte, standardisierte und ans Tumorstadium angepasste Richtlinie für die Behandlung des MPM gibt es nicht – als allgemein akzeptiert gilt jedoch, dass eine Monotherapie alleine für diesen aggressiven Tumor nicht ausreichend ist. Nach der letzten Konferenz der IMIG 2012 wurde eine makroskopische komplette Resektion in einem multimodalen Behandlungskonzept als Konsensus publiziert. Die meisten Zentren kombinieren aktuell die makroskopisch komplette Resektion mit einer neoadjuvanten (vor der Operation) oder adjuvanten (nach der Operation) Chemotherapie. Die Kombination aus Cisplatin und Pemetrexed gilt als Goldstandard, da hiermit die besten Überlebenschancen (durchschnittlich zwölf Monate mit einer Ansprechquote von 40%) und die beste Lebensqualität erreicht werden konnte. Gemcitabine hat eine vergleichbare Aktivität, ist aber weniger gut verträglich.
Operative Vorgehensweisen
Pleurektomie/Dekortikation oder extrapleurale Pneumonektomie
Eine makroskopisch komplette Resektion kann mit einer lungenerhaltenden, erweiterten Pleurektomie/Dekortikation (P/D) oder einer extrapleuralen Pneumonektomie (EPP) erreicht werden. Vorerst gibt es keine wissenschaftlich fundierte Antwort auf die Frage, ob EPP oder P/D das geeignetere chirurgische Verfahren für das MPM ist. Bei der EPP wird die Pleura, ein Lungenflügel, das Perikard (Herzbeutel) und das Diaphragma (Zwerchfell) entfernt. Bei der P/D wird zwischen einer erweiterten P/D (Entfernung der Pleura von Brustwand und Lunge + Resektion des Zwerchfell und/oder des Herzbeutels), einer P/D (Entfernung der Pleura von Brustwand und Lunge ohne Resektion des Zwerchfell und Herzbeutels) und einer partiellen Pleurektomie (teilweise Entfernung der Pleura der Brustwand und/oder Lunge unter Zurücklassung eines Grossteils des Tumors) unterschieden.
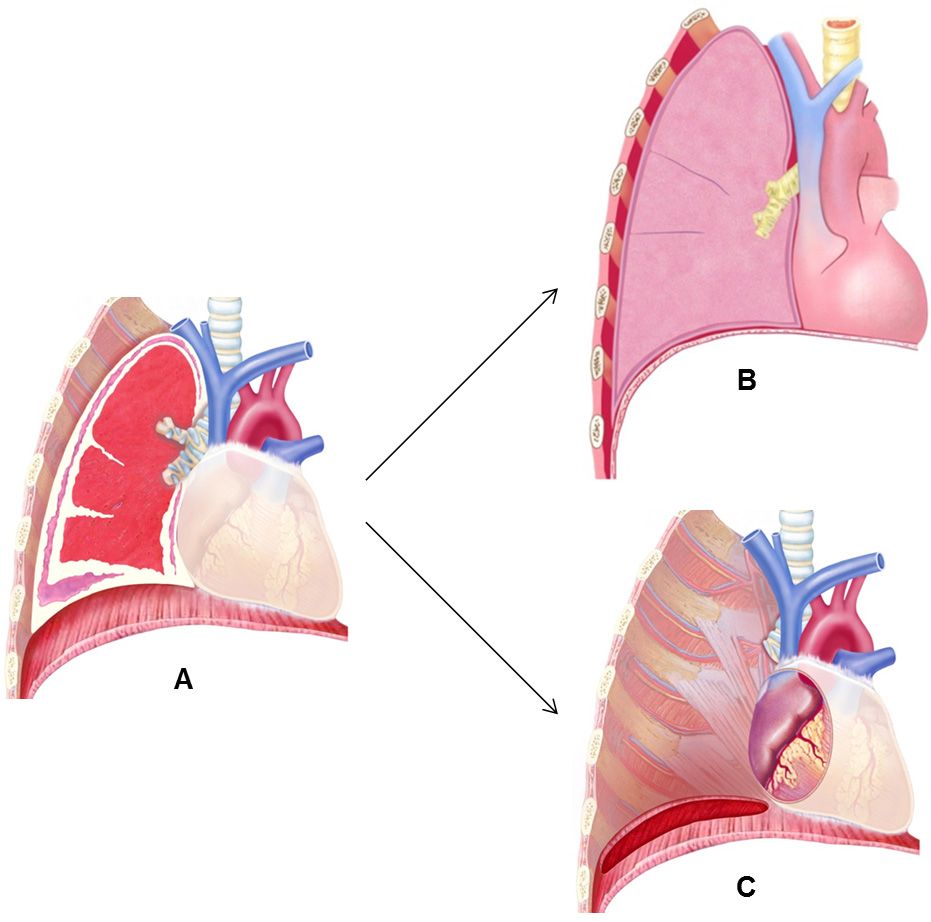
Operationsverfahren Extrapleurale Pneumonektomie (EPP)
Klare Empfehlungen für die Wahl des chirurgischen Verfahrens fehlen nach wie vor. Ein lungenerhaltendes Verfahren (P/D) ist vielversprechend, wenn hiermit eine makroskopisch komplette Resektion erreicht werden kann; dies scheint jedoch eher in den frühen Tumorstadien möglich zu sein. In Fällen eines ausgedehnten, infiltrativen Wachstums in das Lungenparenchym erscheint eine komplette makroskopische Resektion nur in Form einer EPP möglich zu sein. Eindeutig ist die Situation allerdings bei Patientinnen und Patienten mit eingeschränkter Herz- oder Lungenfunktion, reduziertem Allgemeinzustand oder relevanten Begleiterkrankungen. Hier ist die P/D sicherlich die geeignetere Operation, vor allem in frühen Krankheitsstadien, um die Lungenfunktion zu erhalten. Eine P/D sollte auch in Fällen durchgeführt werden, wenn klar ist, dass nicht die ganze Tumormasse makroskopisch entfernt werden kann (Stadium IV). Abgesehen von diesen eindeutigen Situationen sollte die Entscheidung für eine P/D oder EPP in den Stadien I, II und III individuell nach Tumorvolumen und Zustand der Patientin oder des Patienten gefällt werden. Beide Eingriffe – EPP und P/D – dauern 5–8 Stunden und sind sehr anspruchsvolle Operationen, die nur an Zentren mit entsprechender Erfahrung und Expertise für das gesamte peri- und postoperative Management durchgeführt werden sollten.
Chemotherapie
Auch die Radiotherapie (RT) als lokale Massnahme spielt bei der multimodalen Behandlung des MPM eine Rolle. Eine adjuvante RT nach einer EPP hat den Vorteil, dass die strahlensensible Lunge entfernt wurde. Andere kritische Organe wie Herz, Leber, Nieren und Rückenmark sowie die kontralaterale Lunge sind jedoch nach wie vor gefährdet. Die definitive Rolle der kurativen postoperativen Hemithorax-RT nach neoadjuvanter Chemotherapie und EPP wurde in einem randomisierten Protokoll der Schweizerischen Arbeitsgemeinschaft für Klinische Krebsforschung (SAKK) multizentrisch in der Schweiz untersucht.
Vielversprechende neuere Techniken wie die Intensitätsmodulierte Radiotherapie (IMRT) wurden entwickelt, um die Präzision zu erhöhen und die Toxizität zu senken. Auch nach P/D wird mittlerweile die IRMT angewendet. Die Memorial Sloan Kettering Group kann erste erfolgsversprechende Resultate mit einem medianen Überleben von 26 Monaten bei der Anwendung dieser Therapie-Kombination vorweisen, aber mit einer erheblichen Toxizitätsrate von 20% Strahlenpneumonitiden. In einer kleinen Studie in Kanada wurden mit einer Induktions-Radiotherapie vor einer EPP günstige Resultate erzielt; diese müssen jedoch noch bestätigt werden.
Die prophylaktische RT zur Verhinderung einer Tumorzellaussaat entlang von Drainage- oder Trokarkanälen zeigte keine signifikante Reduktion des relativen Risikos von Trokarmetastasen, wie in einer Metaanalyse festgestellt wurde. Bei fortgeschrittener Mesotheliomerkrankung besteht die Möglichkeit der lokalen Radiotherapie zur Schmerzbekämpfung.
Lokalisierte intrakavitäre Therapie
Ein relevantes Problem der Behandlung des MPM ist die hohe Rate an Lokalrezidiven: Diese beträgt nach EPP 13–62%, nach P/D sogar 90%. Die lokalisierte intrakavitäre Therapie zur Verbesserung der lokalen Tumorkontrolle ist in diesem Zusammenhang ein attraktiver Ansatz. Es laufen verschiedene Studien mit dem Ziel, vorhandene, bewährte Protokolle zu verbessern, wie zum Beispiel intrakavitäre hypertherme Chemotherapie, photodynamische Therapie oder Gentherapie. Diese spezifischen Therapien haben zum Ziel, zurückbleibende Tumorzellen nach einer makroskopisch kompletten Resektion zu attackieren. Wir prüfen aktuell in einer Phase-I-Studie (INFLuenCe-Meso) die Sicherheit und die Wirksamkeit einer intrakavitären Chemotherapie mit Cisplatin, gekoppelt an einen Fibrinkleber nach P/D oder EPP.
Sendung praxis gesundheit zum Thema "Absbest - tödliche Folgen"
In der Sendung praxis Gesundheit zum Thema „Absbest – tödliche Folgen“ spricht Prof. Dr. Isabelle Schmitt-Opitz und die Ehefrau eines Asbestopfers über Asbest, die Diagnose vom malignem Pleuramesotheliom und die Folgen dieser tödlichen Krankheit.

