Adipositas Zentrum Zürich
Als universitäres Adipositas Zentrum Zürich (AZZ) bieten wir Patientinnen und Patienten, welche an starkem Übergewicht/Adipositas und damit zusammenhängenden Stoffwechselkrankheiten leiden, eine umfassende und ganzheitliche Betreuung.
Einleitung
Durch einen chirurgischen Eingriff kann ein deutlicher Gewichtsverlust erzielt werden. Häufigstes Verfahren der Adipositaschirurgie ist der Magenbypass. Für Kinder und Jugendliche unter 18 Jahren kommt eine Operation infrage, wenn der BMI über 35kg/m2 liegt und mindestens eine schwere gleichzeitig vorliegende Erkrankung besteht. Eine Alters-Obergrenze gibt es in der Adipositaschirurgie nicht. Allerdings sind Operationen ab 60 Jahren in der Regel mit einem höheren Risiko verbunden.
Jetzt Ihr BMI berechnenAblauf
Zuerst erfolgt die Abklärung, ob Sie prinzipiell für einen bariatrisch-chirurgischen Eingriff geeignet sind bzw. ob eine operative Therapie für Sie in Frage kommt. Bestehen keine Bedenken gegen einen bariatrisch-chirurgischen Eingriff, folgen weitere Abklärungen.
Zu den üblichen (Minimal-)Abklärungen zählen:
- Routine-Untersuchungen wie körperliche Untersuchung, Blutanalyse, Ultraschall
- Abklärungen zum gegenwärtigen Gesundheits- und Ernährungszustand
- Ernährungsberatung: Ernährungsgewohnheiten, Information zu Veränderungen im Essverhalten
- Psychiatrisches/psychosomatisches Gutachten
- Magenspiegelung
- Optimierung der Therapie von Begleiterkrankungen zur Risikoverminderung des Eingriffs
In manchen Fällen können folgende Untersuchungen ebenfalls nötig sein:
- Zur Abklärung des Narkoserisikos: EKG, Belastungs-EKG, Lungenröntgen, Lungenfunktion
- Untersuchung der Speiseröhre mit Säure- und Druckmessung (insbesondere bei geplanter Schlauchmagen-Operation)
- Ultraschalluntersuchung des Herzens, Darstellung der Herzkranzgefässe
- Pneumologische Abklärung/Schlaflabor (Schlaf-Apnoe- und Adipositas-Hypoventilations-Syndrom).
Die sorgfältige Durchführung der Abklärungen vor einem Eingriff kann zwischen 2-4 Monaten in Anspruch nehmen. Das erfordert ein wenig Geduld, ist aber eine gut und richtig investierte Zeit, die Ihnen hilft, das Operationsrisiko so weit wie möglich zu senken.
Häufige Fragen
Häufig gestellte Fragen zu Adipositas und chirurgischen Massnahmen sowie unsere Antworten.
Schlauchmagen – Sleeve Resektion
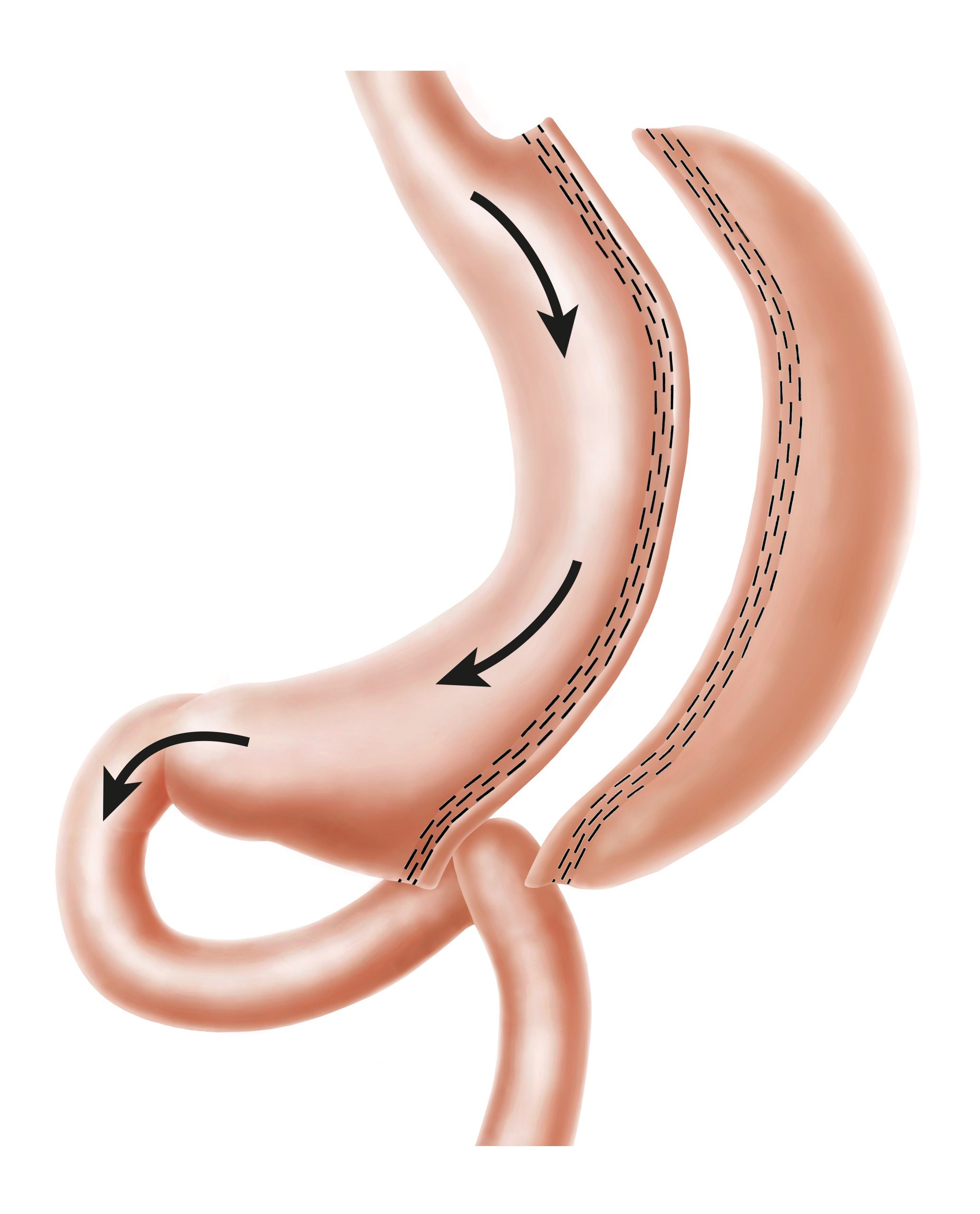
Bei dieser Operationsmethode wird ein Teil des Magens vollständig entfernt. Übrig bleibt ein ca. zwei bis drei Zentimeter schmaler Schlauch (Restmagen), durch den deutlich weniger Nahrung aufgenommen werden kann. Auch setzt das Sättigungsempfinden dadurch viel schneller ein. Dies resultiert zum einen aus der deutlichen Verkleinerung des Magenvolumens. Zum anderen weisen neueste medizinische Studien darauf hin, dass die Produktion des so genannten Hungerhormones (Ghrelin), das hauptsächlich im Magenfundus produziert wird, deutlich verringert wird. Auch wenn diese Operationsmethode von uns häufig angewendet wird, muss betont werden, dass noch keine Langzeitergebnisse wie z.B. beim Magenbypass vorliegen. Dennoch zeigen unsere Behandlungserfolge, dass bei gewissenhafter und professioneller Nachsorge und Begleittherapie auch langfristig eine deutliche Gewichtsreduzierung möglich ist. Ein Vorteil des Schlauchmagens ist, dass die Operationsdauer meist kürzer ist als bei einem Magenbypass oder der BPD (Biliopankreatische Diversion). Auch wird diese Methode häufig als Ersteingriff bei extrem übergewichtigen Menschen empfohlen. Nach einem erheblichen Gewichtsverlust und der Stabilisierung der allgemeinen gesundheitlichen Situation kann dann eine zweite Operation angeraten sein. Zum Beispiel die Umwandlung in einen Magenbypass oder der Einsatz der BPD-Methode.
Roux-en-Y Magenbypass
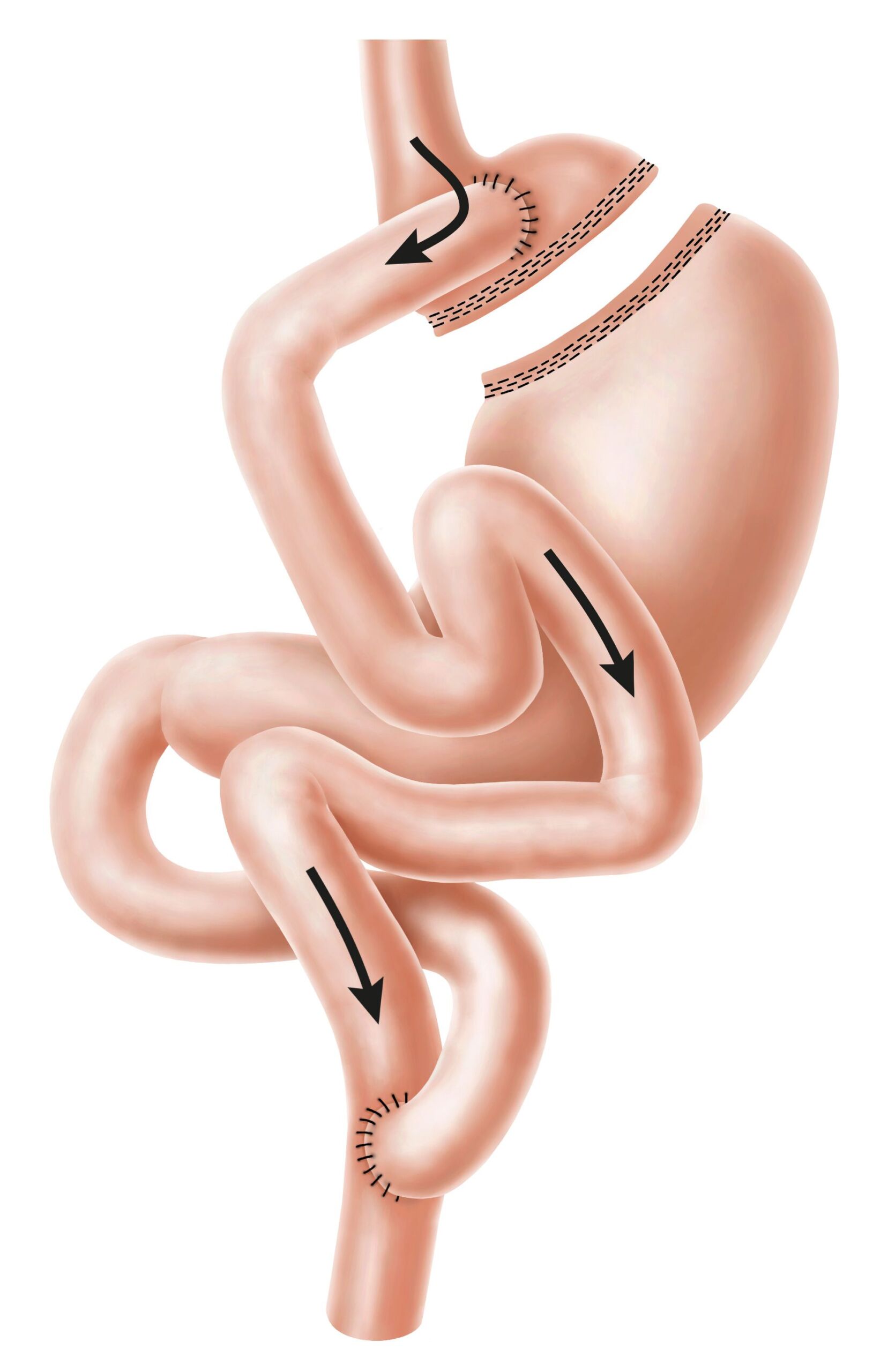
Der Magenbypass ist eine der am weitest verbreiteten und etablierten Methoden, um durch einen chirurgischen Eingriff eine deutliche Gewichtsreduzierung zu erzielen. Hierbei wird ähnlich wie beim Schlauchmagen der Magen deutlich verkleinert, so das sehr viel weniger Nahrung aufgenommen werden kann. Anders als beim Schlauchmagen wird der Restmagen jedoch nicht vollständig entfernt, sondern verbleibt im Körper und produziert Verdauungssäfte. Ausserdem wird der Dünndarm so umgeleitet (Bypass), dass sich Nahrung und Verdauungssäfte erst später im Dünndarm vermengen können. Daher kann ein Teil der Kalorien (Fette und Zucker) nicht verdaut werden, sondern verlässt den Körper wieder mit dem Stuhl. Die verminderte Aufnahmemöglichkeit des Körpers für Zucker, Fette und auch andere Nahrungsbestandteile fördert den Gewichtsverlust. Zugleich können aber viele Nährstoffe, Vitamine und Spurenelemente vom Organismus durch diese operative Massnahme schlechter aufgenommen werden. Dies kann eine zusätzliche Einnahme von Nahrungsergänzungsmitteln oder Mineral- und Vitaminpräparaten erforderlich machen.
Biliopankreatische Teilung
Dieses Verfahren wird nur von wenigen Zentren in der Schweiz durchgeführt, weil dieser Eingriff sowie die Nachsorge besonders anspruchsvoll ist. Auch wenn diese Methode minimalinvasiv ist, also in der Schlüssellochtechnik durchgeführt wird, bezeichnen es viele Expertinnen und Experten als wirkungsvollste Methode, die aber zugleich den massivsten Eingriff darstellt. Im weitesten Sinne entspricht die Biliopankreatische Teilung einer Magenbypass-Operation, jedoch wird in diesem Falle der Restmagen entfernt. Zudem wird die Darmpassage, welche die Verdauungssäfte mit der Nahrung verbindet, erst viel später mit dem nahrungsführenden Darm verbunden, so dass der Körper weniger Nahrungsbestandteile verwerten kann als bei einem Magenbypass. International gilt diese Methode als etabliertes Standardverfahren und wird häufig gerade bei extrem übergewichtigen Menschen ab einen BMI von weit über 50 eingesetzt. Auch besteht die Möglichkeit, einen Magenbypass oder einen Schlauchmagen in eine BPD umzuwandeln, wenn die vorherigen Methoden nicht den gewünschten Erfolg gebracht haben oder es Jahre später zu einem erneuten Gewichtsanstieg kommt. Studien belegen, dass die Biliopankreatische Teilung neben dem hohen Gewichtsverlust auch die besten Ergebnisse im Bereich der Insulinregulierung erbringt. Fast alle Typ-2-Diabetikerinnen und Typ-2-Diabetiker, die sich einer solchen Operation unterziehen, können nach der Operation auf die zusätzliche Einnahme von Insulinpräparaten oder andere diese Krankheit betreffende Medikamente verzichten bzw. die Dosierung stark einschränken.
Grosse Erfahrung
Unsere Klinik ist ein Zentrum für bariatrische Chirurgie mit mehr als 160 Eingriffen pro Jahr und einer dementsprechend grossen Erfahrung. Dies gilt auch für Zweit- und Folgeeingriffe. Unser Zentrum ist als Bariatrisches Zentrum von der „Swiss Society for the study of morbid obesity and metabolic disorders – SMOB“ als Referenzzentrum für Adipositaschirurgie anerkannt.
Nachsorge
Nachsorgeuntersuchungen sind notwendig. Dabei wird der Gewichtsverlauf beobachtet und eine optimale Ernährung besprochen, welche an die neue Situation nach der OP angepasst ist und den Gewichtsverlauf optimal unterstützt. Zudem sorgt sie dafür, dass keine Mangelzustände entstehen. Zusätzlich werden Blutuntersuchungen durchgeführt, die aufzeigen, ob dem Körper gewisse Nährstoffe wie Vitamine oder Mineralstoffe fehlen, damit solche gegebenenfalls zusätzlich zur Nahrung ergänzt werden können.
Die Nachsorgeuntersuchungen finden in den ersten 1-2 Jahren nach der Operation meist einen Monat nach der OP, dann alle 3-6 Monate statt. Bei gutem Verlauf können sie später auf jährliche Kontrollen reduziert werden. Unser Team der bariatrischen Nachsorge steht bei Fragen oder Unklarheiten aber stets 24 Stunden zur Verfügung.
Plastische Chirurgie
Nach einem hohen Gewichtsverlust sind häufig grosse Hautüberschüsse vorhanden. Diese befinden sich meist im Bereich der Hüfte, der Brust oder auch im Po- oder Oberschenkelbereich. Dies kann eine oder mehrere chirurgische Massnahmen erfordern, um das Hautgewebe zu entfernen oder zu straffen.
Zertifzierung
Das AZZ ist seit 2018 ein von der europäischen Fachgesellschaft EASO zertifiziertes Zentrum für Adipositas Management. Nach erfolgreicher Auditierung durch die Deutschen Gesellschaft für Allgemein- und Viszeralchirurgie (DGAV) im Dezember 2021 ist das Adipositas Zentrum Zürich (AZZ) zudem seit dem 01. Januar 2022 das erste Schweizer Adipositaszentrum, dass von der DGAV zum Exzellenzzentrum für Adipositas- und metabolische Chirurgie ernannt worden ist.
| Referenzzentrum SMOB | 
|
| DGAV |  |



